MALARIA
Buenas noches Steemians. El día de hoy les quería traer algo más que bases farmacológicas sobre el tratamiento de Paludismo, hablaremos sobre cómo poder diagnosticar y tratar Malaria en sus distintas etapas, signos de alarma y el tratamiento que se está ocupando actualmente en el territorio venezolano.
Generalmente, los post que traemos son conceptos farmacológicos complejos sobre fármacos y acciones de la Malaria sobre el organismo, pero desviamos la atención de lo verdaderamente importa, que es poder diagnosticar, poder observar los signos y síntomas de la enfermedad y además, orientar a la sociedad para que de alguna manera sepa las pautas del tratamiento que están vigentes desde Noviembre de 2017 según el Programa Nacional de Malaria del MPPS. Si bien, no todos los que leerán este artículo son venezolanos, de alguna manera puede servir de orientación y tener otras alternativas en la acción médica y terapéutica contra esta enfermedad.
Para tener una buena base académica, se tomarán ciertos conceptos que son importante destacar, así como también epidemiología y ciclo biológico.
CONCEPTO
La malaria es una enfermedad infecciosa, transmitida por un vector que son mosquitos hembra hematófagos del género Anopheles, que trasmiten un parásito del género Plasmodium el cual desencadena una sintomatología más o menos clásica o característica producto a sus formas evolutivas dentro del huésped que en este caso somos nosotros los humanos.
El paludismo es causado por un parásito denominado Plasmodium que se transmite a través de la picadura de mosquitos infectados.
Fuente: Organización Mundial de la Salud
El parásito en su ciclo evolutivo atraviesa por una serie de fases que son importantes de mencionar ya que el tratamiento va dirigido a la erradicación de las formas evolutivas que se presentan en el hombre y que también son las que generan cuadros de reincidencia de la enfermedad entre 21 días y 10 semanas posterior al cumplimiento del tratamiento antimalárico, si no se administra correctamente basado específicamente en la especie implicada.
En Venezuela el estado Bolívar es quien reporta la mayor cantidad de casos de malaria del país siendo el Municipio Sifontes el principal, donde se desarrolla la mayor parte de la actividad minera del estado Bolívar, haciendo un aporte aproximado del 56% de los casos del estado.
CICLO EVOLUTIVO
El mosquito hembra de Anopheles cargado de esporozoitos, busca alimentarse de sangre, son hematófagos. Cuando pica, se alimenta e inyecta esta fase evolutiva del parásito.
En el hombre suceden dos ciclos: a) Exo-eritrocítico y b) Eritrocítico. El primero succede en hígado, donde ocurrirá una replicación del parásito, se formarán esquizontes hepáticos que no son más que células hepáticas cargadas de miles de parásitos que posteriormente serán liberados con la ruptura de la célula. Esos procesos evolutivos del parásito buscarán los eritrocitos, células sanguíneas transportadoras de oxígeno, donde se multiplicarán y formarán lo que se llama esquizonte hemático. Desde aquí pueden ocurrir dos vías: que haya diferenciación a formas sexuales del parásito llamados Gametocitos que serán los que ingerirá el mosquito hembra nuevamente cuando pique a la persona para cumplir su ciclo en el vector o que continúe la replicación dentro del glóbulo rojo, lo que traerá su ruptura y liberación de más fases evolutivas que nuevamente parasitarán otros glóbulos rojos y así de manera indefinida. Esta ruptura tiene como consiguiente la presentación de la clínica clásica de Malaria. La ruptura de los eritrocitos sucederá cada 2 o 3 días, lo que se prensentará en accesos de fiebre muy elevada, generalmente 40-41°C, precedida de escalofríos que es reacción a la ruptura generalizada de células y liberación de sustancias pirógenas, además de la presencia del parásito en sí, en el torrente sanguíneo, que actuará como invasor, desencadenando una respuesta defensiva como la fiebre. Se agrega la disminución de la masa eritrocitaria lo que genera una Anemia generalmente moderada, expresándose por clínica como palidez cutáneomucosa y por laboratorio un descenso de hemoglobina en el hemograma.
Recordemos que la fiebre, además de ser un síntoma, es también un mecanismo de defensa, por lo tanto, en medicina, con algunas excepciones, no se indica regular la fiebre cuando es menor de 38,5°C, ya que sirve como defensa inicial contra la noxa.
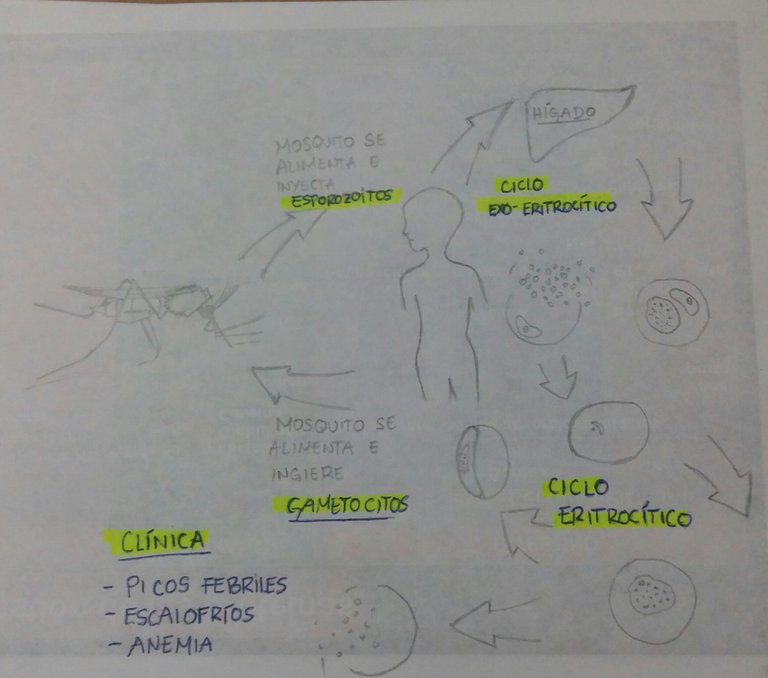
Aquí puedo añadir un cuadro simplificado del ciclo evolutivo del parásito dentro del huésped, algo más didáctico para una comprensión más fácil y rápida de este. Es aquí, donde radica la importancia de saber este ciclo, ya que los fármacos disponibles actúa en los ciclos exo-eritrocítico y eritrocítico eliminando las formas encontradas en sangre y en hígado.
Las formas diagnósticas cuando se realiza una gota gruesa y frotis de sangre periférica son las formas sexuales y formas eritrocíticas (trofozoito maduro).
De este punto podemos establecer un caso clínico virtual (imaginario) que es típico de las consultas:
Se trata de paciente de 26 años de edad, natural de Tumeremo y procedente de El Dorado, Estado Bolívar. Profesión en minería ilegal y comercio informal. Refiere inicio de enfermedad actual hace 2 días cuando presenta fiebre de aparición súbita, precedida de escalofríos, cuantificada en 39,8°C, atenuada parcialmente con antipiréticos tipo Acetaminofén en dosis de 650mg y medio físico. Concomitantemente, cefalea holocranena, letargia, hiporexia y sudoración nocturna, motivo por el cual acude a centro de salud donde es evaluado ¿y?
Aquí debemos evaluar al paciente de manera integral, realizar un buen examen físico con hincapié en los antecedentes de visitas a zonas endémicas y solicitar dependiendo de la sospecha clínica una serie de exámenes de laboratorio que guiarán o confirmarán el diagnóstico.
DIAGNÓSTICO
- Sospecha clínico-epidemiológica: Recordemos que en Venezuela y los países tropicales con zonas selváticas, amazónicas con alturas menores de 1500mts donde la enfermedad es endémica se debe hacer valoración y se utiliza el clásico "Paciente con fiebre es Paludismo hasta que se demuestre lo contrario". La exploración en el examen físico, palidez muco-cutánea, picos febriles cada 2 o 3 días (fiebre terciana y cuartana), precedida de escalofríos. A la palpación abdominal puede encontrarse hepatoesplenomegalia dolorosa en el 45-50% de los casos. En neonatos y lactantes debe hacerse una revisión completa de la esfera neurológica ya que en ellos los síntomas son inespecíficos: llanto paradójico, fiebre y disminución en la tomas de leche, por lo que se pensará también en procesos infecciosos meníngeos.
- Hemograma (hematología completa): Evidenciando anemia generalmente normocítica-normocrómica y trombocitopenia en el 40% de los casos. Solicitar LDH y bilirrubina indirecta. Se indicarán laboratorios para diagnóstico diferencial con otras patologías febriles infecciosas como Dengue, Zika, Chikungunya. Se evaluarán posibles focos infecciosos pulmonares o del tracto urinario bajo. En lactantes estará indicado de acuerdo a la evaluación inicial hemocultivo y punción lumbar para citoquímico y cultivo de LCR en casos de sospecha de meningitis para precisar etiología.
- Confirmación parasitológica: gota gruesa/frotis sanguíneo donde se visualizarán las formas evolutivas del parásito y se establecerá el diagnóstico por especies e iniciar el tratamiento dirigido. Se pueden solicitar Reacción en cadena de Polimerasa (PCR) en sospechas clínicas con parasitemias bajas o gotas gruesas recurrentes negativas. Técnica inmunocromáticas que son test rápidos para la detección de antígenos de Plasmodium.
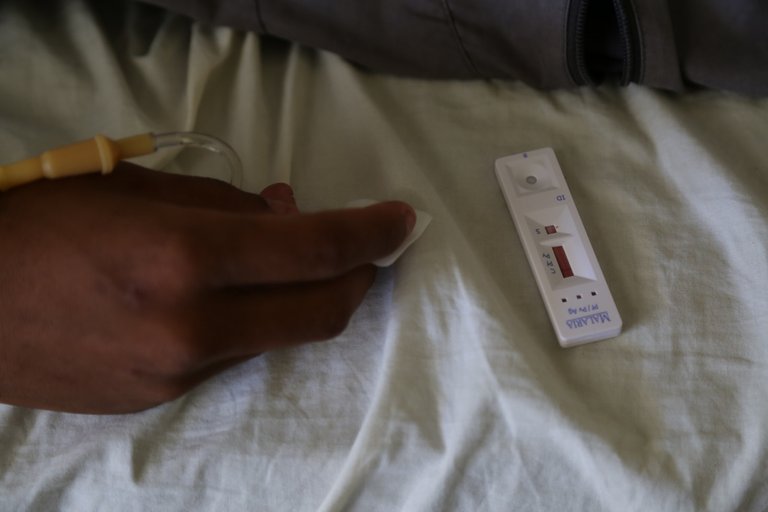
Continuando con nuestro caso virtual, se le solicitan al paciente un hemograma (hematología completa), glicemia, úrea y creatinina para evaluación de funcionalismo renal además de una gota gruesa resultando esta última positiva para Plasmodium falciparum. Aquí hacemos un paréntesis, que debido a lo agudo del cuadro, no se solicita serología para Dengue, ya que las pruebas de IgM e IgG son positivas posteriores a los 5-7 días de iniciado el cuadro febril.
Entonces tenemos nuestro paciente evaluado y diagnosticado, pero ¿cómo procedemos?
MANEJO CLÍNICO Y TRATAMIENTO MALARIA NO COMPLICADA AMBULATORIA
Aquí entramos en materia práctica, ¿cómo resuelvo en la emergencia?. Pues para esta patología, el programa de Malaria del MPPS ha desarrollado las Pautas para el tratamiento de Malaria, donde su última actualización ha sido en noviembre de 2017, la cual está en vigencia actualmente (21 de mayo de 2018).
Primero según la evaluación general del paciente podemos determinar el grado de complicación del cuadro y decidir si es necesario hospitalizar o dar tratamiento ambulatorio con seguimiento por el programa de Epidemiología.
Si el paciente o la mamá del paciente en caso de los pacientes pediátricos luce responsable, se ve dentro del cuadro en condiciones para recibir el tratamiento ambulatorio, tolera la vía oral, tiene valores de hemoglobina mayores a 7 mg/dl, sin compromiso del estado de conciencia, sin dificultad respiratoria ni alguna patología de base o que curse con otra patología sobre agregada se indicará el tratamiento ambulatorio. Actualmente, disponemos de distintas líneas de tratamiento dependiendo de la especie de Plasmodium que se encuentren en el frotis.
Infecciones por Plasmodium vivax:
- Primera línea: Cloroquina + Primaquina: Se indicará en pacientes mayores de 6 meses con pesos mayores de 10kg: Cloroquina por 3 días en 25mg/kg/en 3 días, repartidos en 10mg/kg en los primeros 2 días y 5mg/kg en el último día. Además, se añadirá Primaquina en dosis total de 3,5mg/kg/ en 14 días repartidos en dosis de 0,25mg/kg/ día. Se hace la acotación de que las dosis de Primaquina deben ser dadas después de las comidas ya que mejoran la absorción y disminuyen los síntomas gastrointestinales. Además de que se debe evaluar la deficiencia de Glucosa 6-fosfato deshidrogenasa (G6PD) ya que este fármaco tiene la capacidad de ser altamente oxidativo, por lo que produce una anemia hemolítica. Si se indica en pacientes con una deficiencia de G6PD grave, puede producir una hemólisis fulminante. Recordar además que la Primaquina no debe ser indicada en mujeres embarazadas ni en menores de 6 meses o mujeres lactantes ya que atraviesa a leche materna.
- Primera línea en pacientes menores de 10kg Plasmodium vivax: Artemeter 20mg + Lumefantrine 120mg: Se indicará en pacientes menores de 10kg 1 tableta de la presentación de Artemeter + Lumefantrine 20mg/120mg cada 12 horas por 3 días.
- Tratamiento en casos de recaídas por Plasmodium vivax: Se sospecha de recaída en infecciones posteriores a 21 días a 10 semanas de una infección por Plasmodium vivax, en las cuales las dos primeras recaídas serán tratadas por el esquema de Primera línea (como si fuese un caso nuevo). En la situación de una 3era y 4ta recaída se indicará doblar los días de Primaquina de 14 a 28 días o doblar la dosis de 0,25mg/kg/día a 0,50mg/kg/día por 14 días.
Infecciones por Plamodium falciparum:
- Primera línea: Arteméter 20mg + Lumefantrine 120mg: Se indicarán tabletas de la presentación de 20mg/120mg acorde a los rangos de peso cada 12 horas por 3 días. Además, se añadirá Primaquina en una sola dosis el primer día en base de 0,50mg/kg/dosis. Las recomendaciones para el consumo de Arteméter + Lumefantrine es ingerirlo con productos grasos como leche, mantequilla, quesos y evitar los jugos/frutos de Pomelo y/o Toronja, ya que interactúa con la CYP3A4 o Citocromo P450, el cual es un sistema de enzimas que regulan el metabolismo, por lo que interfieren con los fármacos de esta línea.
- Segunda línea: Artesunato 25mg + Mefloquina 55mg: Se indicarán tabletas combinadas a base de 4mg/kg/día por 3 días. Según las presentaciones varían el número de tabletas de acuerdo al peso. Además se indicará una dosis de Primaquina el primer día a base de 0,50mg/kg/dosis. En pacientes menores de 5kg se indicará dosis ponderal de Artesunato + Mefloquina a base de 4mg/kg/día.
- Tercena línea: Quinina Sulfato 300-500mg + Clindamicina 300mg ó Doxiciclina 100mg: Se indicarán dosis de Quinina a razón de 10mg/kg/dosis cada 8 horas. Clindamicina se indicará 10mg/kg/dosis cada 12 horas ó Doxiciclina a dosis de 4mg/kg/día en una sola dosis. Todas estas se indicarán por 7 días. Además, se agregará Primaquina el primer día a dosis de 0,50mg/kg/dosis en dosis única. Recordemos que la Doxiciclina pertenece al grupo de las Tetraciclinas y está contraindicada antes de los 12 años Por lo tanto estará también contraindicada en pacientes embarazadas o lactantes. Se debe evaluar el riesgo beneficio si no se cuenta con otra línea de tratamiento en menores de 12 años.
Infecciones mixtas por Plasmodium vivax y falciparum:
- Se indicará un tratamiento básico de Plasmodium falciparum (primera, segunda o tercera línea) con la diferencia que la Primaquina se indicará por 14 días a dosis de 0,25mg/kg/día. Esto con el fin de tratar los hipnozoitos que produce P. vivax.
Ahora bien. Ya diagnosticamos a nuestro paciente, le dimos su tratamiento ambulatorio y si lo cumple al pie de la letra no tendrá mayores problemas. Hemos resuelto en la consulta. Pero, ¿y si llega un paciente descompensado, deshidratado, con afectación neurológica y unos laboratorios alterados? Lo vamos a clasificar como una Malaria Grave.
MANEJO Y TRATAMIENTO MALARIA GRAVE
La malaria grave se define por la presencia de signos clínicos o de laboratorio de disfunción de órganos vitales (compromiso de las áreas neurológicas, respiratorias, renales gástricas y hemodinámicas, principalmente.
Fuente: Pautas de tratamiento de casos de Malaria. 2017. MPPS Venezuela
Sea cual sea la especie que esté afectando al individuo, el tratamiento parenteral EV es la opción ideal y lo tenemos según líneas de opción.
- Primera línea: Artesunato inyectable: Se debe indicar al menos las 3 primeras dosis la hora 0 (primera dosis al momento del ingreso a la institución de salud), 12 horas después de la primera dosis y 24 horas después de la primera dosis. Posteriormente, si el paciente tolera la vía oral, puede iniciar el tratamiento como se explicó anteriormente en malaria no complicada de acuerdo a la especie implicada. Si el paciente después de las 3 primeras dosis no tolera la vía oral, continuarán dosis cada 24 horas hasta un máximo de 7 días. Generalmente no son necesarias dosis más allá de los 3 días.
Las dosis de Artesunato inyectable van en base a peso. En menores de 20kg son 3mg/kg/dosis y en mayores de 20kg son 2,4mg/kg/dosis.
- Segunda línea: Arteméter inyectable: Éste sólo está disponible en vía Intramuscular IM. Se deben cumplir al menos las primeras 2 dosis a la hora 0 (primera dosis al momento del ingreso a la institución de salud), y a las 24 horas posteriores a la primera dosis. Al igual que con el Artesunato, si tolera la vía oral se rotará a las tabletas según la especie. Si no tolera se debe mantener dosis de mantenimiento cada 24 horas hasta un máximo de 5 días.
Las dosis de Arteméter inyectable van en una dosis de Ataque (hora 0) a base de 3,2 mg/kg/dosis y la dosis de mantenimiento (24 horas y posterior) a 2,4mg/kg/dosis.
Las dosis del Arteméter deben ser aplicadas fraccionadas en distintas partes musculares, de preferencia la cara antero-lateral del muslo.
- Tercera línea: Diclorhidrato de Quinina + Clindamicina: Disponible por vía EV. Se deben cumplir al menos las primeras 3 dosis de Quinina a la hora 0 (primera dosis al momento del ingreso a la institución de salud), a las 8 horas posterior a la primera dosis y a 8 horas posteriores a la segunda dosis. La Clindamicina se debe cumplir a la hora 0 y posteriormente cada 12 horas.
El diclorhidrato de Quinina tiene la particularidad de que va a producir una hiperinsulinemia con posterior hipoglicemia debido a que como efecto adverso produce una estimulación de los islotes pancreáticos, si a esto le sumamos la hipoglicamia que probablemente observemos en el cuadro por el consumo propio de glicemia del parásito < 40 mg/dl en muestras séricas, complicaríamos el cuadro, por lo que se debe administrar con solución glucosada al 5% o en caso de no contar con esta, solución salina normal al 0,9%, en ambos casos se debe pasar en un mínimo de 4 horas para no crear picos muy pronunciados de hipoglicemia que no se puedan revertir.
Las dosis de Diclorhidrato de Quinina van en base de 10mg/kg/dosis y de Clindamicina a 10mg/kg/dosis. En pacientes con más de 48 horas de tratamiento de Quinina se regulará la dosis a 5mg/kg/dosis hasta la tolerancia oral con un máximo de 7 días.
Ya hemos establecido las pautas de tratamiento en caso de malaria grave. Pero recordemos que tenemos una serie de complicaciones como acidosis metabólica, anemia moderada-grave, convulsiones, hipoglicemia, insuficiencia respiratoria, edema agudo de pulmón, etc que deben ser tratadas particularmente cada una de ellas con medidas de soporte y cuidados generales propios de cuidados intensivos si llega al caso.
Excelente, hemos de cierta manera, actuado en base a rescatar de un estado crítico a un paciente con malaria grave. Pero, ¿Y si nos llega un caso especial de una embarazada, lactactes menos de 6 meses? Establecemos el protocolo acorde al caso.
TRATAMIENTO Y MANEJO MALARIA EN EMBARAZADAS Y LACTANTES MENORES DE 6 MESES
Infecciones por Plasmodium vivax:
- Tratamiento Primera línea: Cloroquina: Se indicará solo Cloroquina en dosis por 3 días total de 25mg/kg/ en 3 días, quedando 10mg/kg/día los primeros 2 días y 5mg/kg/día el 3er día. Posteriormente, se mantendrá 5mg/kg/dosis UNA VEZ A LA SEMANA hasta los 6 meses posteriores al embarazo o nacimiento.
Se debe recordar que hay que realizar controles de gota gruesa mensuales.
Infecciones por Plasmodium falciparum:
En mujeres embarazadas dependerá de las semanas de gestación:
- Primer trimestre: Primera línea: Quinina + Clindamicina: Se indiará Quinina a 10mg/kg/dosis cada 8 horas y Clindamicina a 10mg/kg/dosis cada 12 horas. Ambos se administrarán por 7 días.
- Primer trimestre: Segunda línea: Arteméter + Lumefantrine: Tabletas de 20mg/120mg según rango de peso cada 12 horas por 3 días.
- Segundo y tercer trimestre: Arteméter + Lumefantrine: Será igual al anterior.
En lactantes menores de 6 meses, el tratamiento es igual al que se indica en el primer trimestre de embarazo.
Infecciones mixtas por Plasmodium falciparum y vivax: El tratamiento será igual al anterior.
Y aquí terminamos queridos Steemians. Espero que este post resumen les sirva de mucha utilidad en su práctica clínica diaria. Recuerden revisar las tablas de dosificación siempre que vayan a aplicar el tratamiento.

Referencias Bibliográficas:
- Pautas de tratamiento de casos de Malaria. República Bolivariana de Venezuela. Ministerio del Poder Popular para la Salud. 2017. Link
- Organización Mundial de la salud. Link.
- Terapéutica de las enfermedades Infecciosas en Pediatría y Adultos. Dr José H Pabón.
- Goodman & Gilman: Las bases farmacológicas de la terapéutica, 12e.
Clases y apuntes.
¡GRACIAS POR LEER MI POST! ¡NOS VEMOS!

Felicitaciones me parece que tú post está muy completo con respecto a todo el tema del paludismo que nos afecta en Venezuela.
Muchas gracias. Alegre de que te haya gustado.
Your Post Has Been Featured on @Resteemable!
Feature any Steemit post using resteemit.com!
How It Works:
1. Take Any Steemit URL
2. Erase
https://3. Type
reGet Featured Instantly & Featured Posts are voted every 2.4hrs
Join the Curation Team Here | Vote Resteemable for Witness
Interesante este material, nos hace conocer un poco más de la situación que se vive desde el año pasado sobre el Paludismo o Malaria en esa zona de Venezuela. Soy de Aragua, específicamente de la ciudad de Villa de Cura y sé de personas que se fueron un tiempo a trabajar en las minas y que se tuvieron que venir producto de la misma enfermedad. Gracias a Dios tuvieron atención médica y lograron salir airosos de la misma...